生活習慣病とは
過食や偏食、運動不足、睡眠障害、嗜好品(タバコ・お酒など)等の過剰摂取や生活習慣の不摂生などが原因で起こる慢性疾患が生活習慣病です。生活習慣病の代表的な疾患には、糖尿病をはじめ、高血圧、脂質異常症(高脂血症)、痛風(高尿酸血症)などがあります。
痛風・高尿酸血症
痛風と尿酸

尿酸はヒトにおけるプリン代謝の最終生成物です。プリンとは我々の遺伝子情報であるDNA・RNAに含まれる成分にある一構造のことで、それらを含むものを総称してプリン体といいます。尿酸は肝臓で代謝・生成され、腎臓で濾過されて尿中に排泄されます。
本来、尿酸には抗酸化作用があり、ヒトではビタミンC合成をできない代わりとしてその役割を担っています。尿酸は水に溶けにくい性質で、血液中では尿酸塩として存在しています。この尿酸塩が過剰な状態を高尿酸血症と言うのですが、この病気になると針状の尿酸塩の結晶が析出し体のあちこちに溜まっていき、特に足の親指・膝などが赤く腫れて激しい痛みを引き起こします。これが痛風です。この痛みはとても耐え難く、多くの患者様はこの症状が出たことで来院される場合がほとんどです。
また、最近では心血管障害や腎不全、動脈硬化の原因になることも明らかとなっており、痛風だけでなく尿酸値にも注意をする必要があります。尿酸値が高くなり腎臓で濾過しきれなくなってくると、徐々に腎臓の働きそのものが悪化してきてしまうので、早めの対応が必要です。
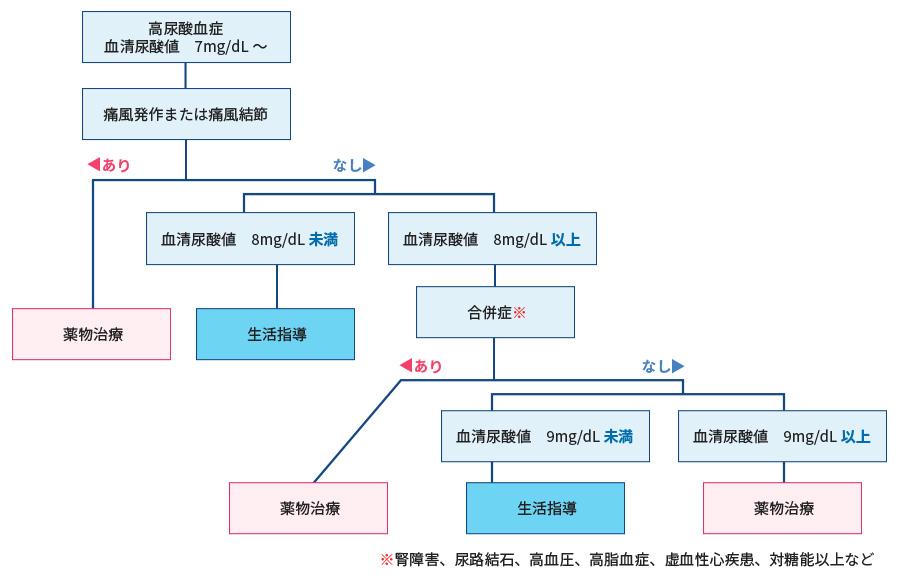
高尿酸血症の原因にはタイプが2つあります。
一つは尿酸を体内で過剰に作ってしまうタイプで、肝臓で合成が亢進しているものです。特にメタボリックシンドローム・肥満・遺伝などで主に起こります。もう一つは尿酸の体外への排泄が低下しているタイプで、日本人では多いとされます。主に腎臓から尿中への排泄が低下していることが原因であり、腎機能障害のある方は特に注意が必要です。
治療について
治療につきましては、まず尿酸値を下げることが重要です。それには食事療法として、尿酸の元となるプリン体(レバー類、干し椎茸、魚卵類、えび、かつお、いわし、アルコール飲料など)や糖質(特に果糖)を多く含む食品の摂取を控えめにするほか、バランスのとれた食事を摂ることに努めます。尿中排泄が多いケースでは、尿をアルカリ化することで尿酸が溶解しやすい状況を作ることがよいといわれています。そのためには、野菜・海藻・キノコ類を摂取することをお勧めします。
改善を認めない症例や既に著しい尿酸値を認める症例、あるいは痛風(ただし、非発作時のみ)を認める症例では尿酸の生成を抑制する薬、尿酸の排泄を促す薬などが処方されます。いずれにしても、やはり検査で原因を評価してから治療法を検討することが重要です。
※高尿酸血症・痛風の本当の原因は?
痛風といえばプリン体、ビール・お酒を想起される方は多いはず。
確かにビールは様々な経路でプリン体生成を増やし、排泄を抑制します。
しかし、飲酒していない人でも高尿酸血症は多いのも事実です。その原因は果糖(フルクトース)と考えらています。果糖は果物に多く含まれ、また近年ではブドウ糖果糖液糖としても多くの食べ物・調味料に含まれています。フルクトースはグルコースなどと違う代謝経路で肝臓に入り、(血糖を上げることなく)脂肪に変わります。そして同時にプリン体を増やすので、尿酸値を上げることがわかっています。
歴史的にも、痛風患者が日本で見られ始めたのは戦後本格的に食事が欧米化した1960年以降であり、現在まで年々増加の一途を辿っていますが、ビールが盛んになった明治時代から戦後までは見られなかったのです。


脂質異常症
脂質異常症とは

LDLコレステロール(悪玉)や中性脂肪(トリグリセライドなど)といった血液中の脂質の濃度が慢性的に高い状態、あるいはHDL(善玉)コレステロールが少ない状態を脂質異常症といいます。最近では悪玉に「超」がつき、動脈硬化をさらに促進させる超悪玉コレステロールとよばれる小型LDL(酸化型)コレステロールやレムナントコレステロールの存在が知られてきており、従来の治療のみではリスクの改善がよくないケースもあり、治療にあたっては十分な評価が必要です。特に糖尿病・肥満・HDLコレステロールが低めである方は注意をしなければなりません。
元来、コレステロールは細胞膜・ホルモン・胆汁酸をつくる材料として体に必要なものですが、これが多すぎると動脈硬化を誘発し、少なすぎると免疫力が低下します。
他の生活習慣病と同様に自覚症状がほぼありません。多くの方は、血液検査や健康診断で指摘されて気づかれます。そのまま放置をすれば動脈硬化が進行し、狭心症・心筋梗塞や脳卒中・腎臓病などの発症原因となります。
発症の主な原因は、過食、偏った食生活をはじめ、嗜好品(タバコ・お酒など)の過剰摂取、運動不足などの環境的要因が重なって引き起こされると考えられています。閉経による女性ホルモン不足でも起きます。また、甲状腺機能低下症やクッシング症候群・ステロイド製剤の服用、ネフローゼ症候群といった続発性のケースもあり、これらを治療することで脂質異常が劇的に改善することもあるので、はじめに鑑別・評価が必要です。家族性高コレステロール血症は遺伝性の疾患であり、診断あるいは疑いがあれば早期より治療介入しなければならない重要な疾患です。これらの有無を評価した上で治療の適応について検討します。
治療に関して
治療の基本は、生活習慣の改善(食事療法・運動療法)と薬物療法になります。生活習慣の改善策としては、栄養バランスのとれた食生活、適正体重を維持するための適度な運動、禁煙などが挙げられます。
そのなかでもとくに大切なのが、適切な食生活ですが、高LDL(悪玉)コレステロール血症の方と高中性脂肪血症の方では、多少食事療法が異なります。前者の方であれば動物性脂肪およびコレステロールを多く含む食品を減らします。しかしながら、LDLコレステロールは食事による影響は少ない(関与は2-3割程度:残りは体内での合成過剰など)ため、食事療法のみでは改善しないことが多いのです。しかし、酸化型(超悪玉)コレステロールが多い方は食事による改善が期待できます。したがって、まずはきちんとした評価が必要です。一方、後者の方では、糖質・脂肪分の多い食品を控えるほか、摂取エネルギー(カロリー)を抑える必要があります。運動療法では、無理のない軽度の運動を1日30分以上(可能であれば毎日)行うようにしてください。
このような食事療法や運動療法でも効果がみられない場合は、コレステロールや中性脂肪を低下させる薬物療法が行われますが、まずは原因・病態を十分把握した上で適切な薬物の選択をすることが望まれます。

